Place des anti-inflammatoires non steroïdiens dans les hémorragies digestives
Moussa Younoussou DICKO 1, Makan.Siré TOUNKARA1,, Drissa KATILE2, Kadiatou DOUMBIA épouse SAMAKE1, Houroumou SOW épouse COULIBALY1, Déborah SANOGO épouse SIDIBE3, Awa TRAORE1, Ganda SOUMARE3, Ouatou MALLE3, Abdoulaye MAIGA 3, Anselme KONATE1, Moussa TIÉMOKO DIARRA1, Moussa Youssoufa MAIGA 1
1: Service d’ hépato-gastroentérologie CHU Gabriel Touré, Bamako, Mali, 2: Service de Médecine Hôpital de Kayes, Kayes, Mali, 3: Service de Gastroentérologie du Point ‘’G’’, Bamako, Mali.
Le but principal de ce travail était d’étudier la place des AINS dans les hémorragies digestives dans le service d’hépato gastroentérologie.
Cette étude prospective et analytique s’est déroulée au centre hospitalier et universitaire Gabriel TOURE en un an et a porté sur les patients hospitalisés pour hémorragie digestive. Ces patients avaient bénéficié de la recherche des caractères sociodémographiques, de la notion de prise d’anti inflammatoire non stéroïdien (Dose et durée), d’un examen physique et d’une endoscopie digestive.
Au terme de cette étude, une fréquence hospitalière de 36,4% a été retrouvée. L’âge moyen des patients était de 44,9±17,5 ans avec un sex-ratio de 3. Les femmes au foyer et les ouvriers étaient les plus touchées. L’hématémèse était le motif de consultation dans 77,3% des cas. L’hémorragie digestive et le tabagisme étaient les antécédents les plus retrouvés. L’hémorragie survenait significativement dans la 1ère semaine de la prise d’anti inflammatoire non stéroïdien, p < 0,0001 et était significativement associée à la prise du Diclofénac, p < 0,0001 et de l’Ibuprofène, p = 0,017. L’hypotension artérielle, la pâleur et la tachycardie étaient les signes de choc hémorragique retrouvés respectivement dans 75% ; 68,2% et 45,5% des cas. L’anémie était associée à l’augmentation de la créatinine et à la cytolyse dans respectivement 40,5% et 33,3% des cas. L’ulcère était la cause retrouvée dans 68,4%. Nous avons constaté une mortalité globale de 11,4% sans différence significative entre les molécules et la survenue du décès.
Conclusion : L’hémorragie digestive, principale urgence digestive, demeure une cause de morbi-mortalité importante.
The main goal of this work was to study the role of non-steroidal anti-inflammatory drugs in gastrointestinal bleeding in the hepato-gastroenterology department.
This prospective and analytical study took place at the Gabriel TOURE hospital and university center in one year and focused on patients hospitalized for gastrointestinal bleeding.
These patients had benefited from research into socio-demographic characteristics, the notion of taking non-steroidal anti-inflammatory drugs (dose and duration), a physical examination and a digestive endoscopy.
At the end of this study, a hospital frequency of 36.4% was found. The average age of patients was 44.9±17.5 years with a sex ratio of 3. Housewives and workers were the most affected. Haematemesis was the reason for consultation in 77.3% of cases. Gastrointestinal bleeding and smoking were the most commonly found history. Bleeding occurred significantly in the 1st week of taking nonsteroidal anti-inflammatory drugs, p < 0.0001 and was significantly associated with taking Diclofenac, p < 0.0001 and Ibuprofen, p = 0.017. Low blood pressure, pallor and tachycardia were the signs of hemorrhagic shock found respectively in 75%; 68.2% and 45.5% of cases. Anemia was associated with increased creatinine and cytolysis in 40.5% and 33.3% of cases, respectively. Ulcer was the cause found in 68.4%. We found an overall mortality of 11.4% with no significant difference between molecules and the occurrence of death.
Conclusion: Gastrointestinal bleeding, the main digestive emergency, remains a major cause of morbidity and mortality.
Moussa Younovussou DICKO, Hépatogastroentérologue et Proctologue, Enseignant-chercheur, service d’ hépato-gastroentérologie, CHU Gabriel Toouré. Téléphone : (+223)76308238, Email : Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser., BP : 267 Bamako, Mali.
Introduction
L’Hémorragie digestive (HD) de l’adulte est l’une des principales urgences digestives et demeure une cause importante de morbi-mortalité. L’ action des anti-inflammatoires non stéroidiens (AINS) sur la muqueuse intestinale passe principalement par une inhibition de la cyclo-oxygénaes donc dimunition de la synthèse des prostaglandines [1]. Elle est un motif fréquent de consultation aux urgences et les causes les plus fréquentes en sont l’ulcère gastroduodénal et la rupture des varices œsophagiennes [2]. Un tiers des patients hospitalisés pour hémorragie digestive haute (HDH) en France prenait un AINS [3]. Les complications intestinales des AINS représentent 10 à 40% de l’ensemble des complications digestives sévères associées à la prise de ces médicaments [1]. En Grande-Bretagne et en France, les saignements d’origine gastroduodénale liés aux AINS sont responsables de 500 à 2000 décès par an [3]. Dans une étude multicentrique africaine en 2010 portant sur les hémorragies digestives hautes, l’aspirine et les AINS ont représenté respectivement 12,5% et 11,7% des facteurs favorisants de cette hémorragie [4]. Au Togo et au Maroc en 2012, la prise d’AINS était retrouvée chez respectivement 17% et 25,9 % des patients ayant des hémorragies digestives hautes [2]. Dans une étude antérieure au Mali, une notion de prise d’AINS était rapportée dans 6,3% des cas d’hémorragies digestives hautes [5]. L’automédication et la défaillance des mesures de contrôle des médicaments dans notre pays nous ont incitées à entreprendre ce travail avec comme objectif d’étudier la place des AINS dans la survenue des hémorragies digestives dans le service d’hépato gastroentérologie dans un contexte d’instabilité sociale.
Patients et méthodes
Il s’agissait d’une étude prospective et analytique qui sur un an qui s’est déroulée dans un service d’Hépato-Gastro-Entérologie de Bamako. Elle a porté sur les patients hospitalisés pour hémorragie digestive confirmée par la présence de sang dans les déjections (vomissures ou selles) et ou par la constatation de sang dans le tractus digestif au cours de l’endoscopie chez les patients ayant pris des AINS. Les patients avec hémorragie digestive et n’ayant pas pris d’AINS dans les trois mois précédant la survénue de l’ hémorragie n’ont pas été colligés dans l’étude. L’interrogatoire a permis de rechercher les caractères sociodémographiques du patient (âge, sexe, profession, statut matrimonial), les antécédents du malade, les circonstances de l’hémorragie, les facteurs de risques comme la prise d’AINS, de tabac, d’alcool et d’autres médicaments, la dose et la durée de la prise de l’AINS. L’examen physique recherchait une altération de l’état général, les signes de choc hémodynamique (baisse de la pression artérielle, accélération de la fréquence cardiaque, sueurs froides, état de la conscience), une hépatosplénomégalie, une circulation veineuse colaterale (CVC), une ascite, du sang rouge et des selles mélaniques et une pathologie d’autres organes. Une numération formule sanguine (NFS), un groupage rhésus, un ionogramme sanguin et une créatininémie pour apprécier le retentissement de l’hémorragie ; une Transaminasémie pour apprécier une atteinte hépatique et un taux de prothrombine (TP) pour évaluer la fonction hépatocellulaire ont été réalisés. L’endoscopie digestive a été réalisée à la recherche de la cause de l’hémorragie et une échographie abdominale pour rechercher une pathologie associée ou sous-jacente.
Tous les patients ont été informés de la nature de l’étude et leurs consentements verbaux étaient indispensables pour l’inclusion. Les données ont été colligées sur une fiche d’enquête et analysées au logiciel Epi info 7.2. Le test khi 2 de Pearson ou le test exact de fisher ont été utilisés selon leur convenance pour comparer nos résultats qui étaient significatifs pour une probabilité p < 0,05.
Résultats
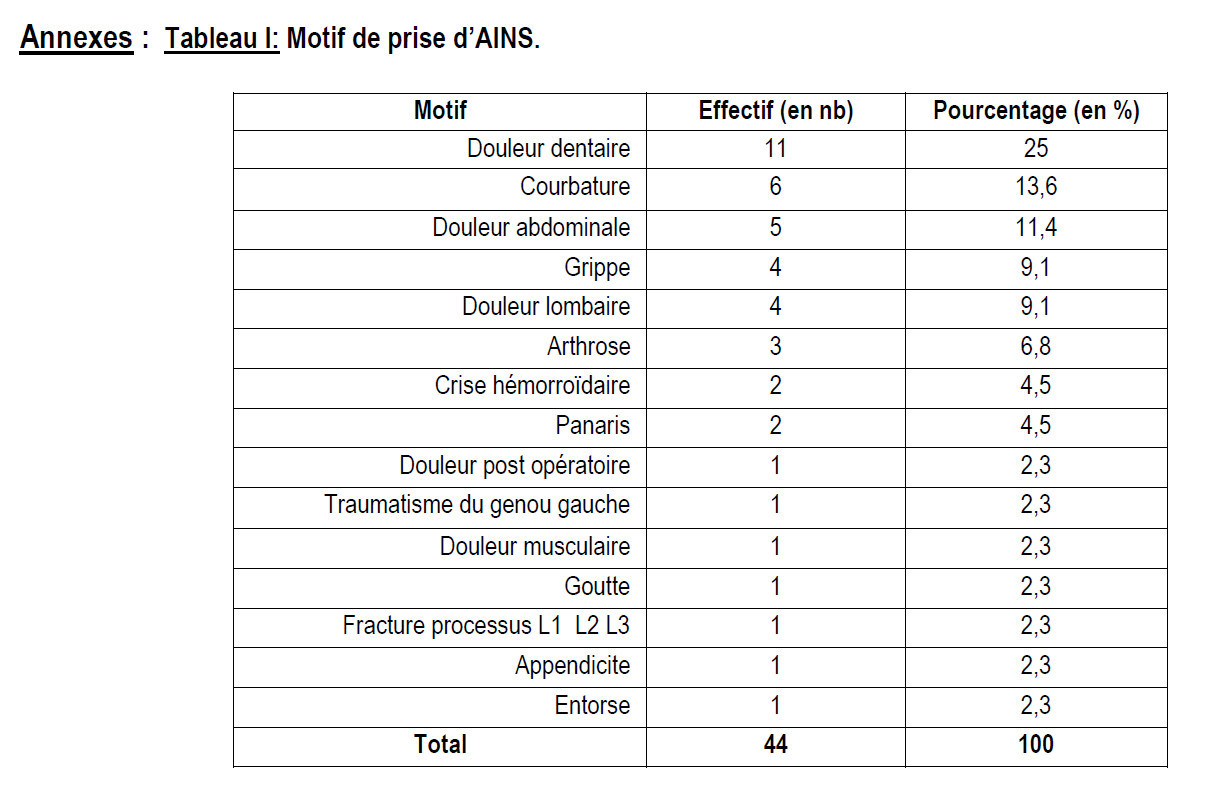
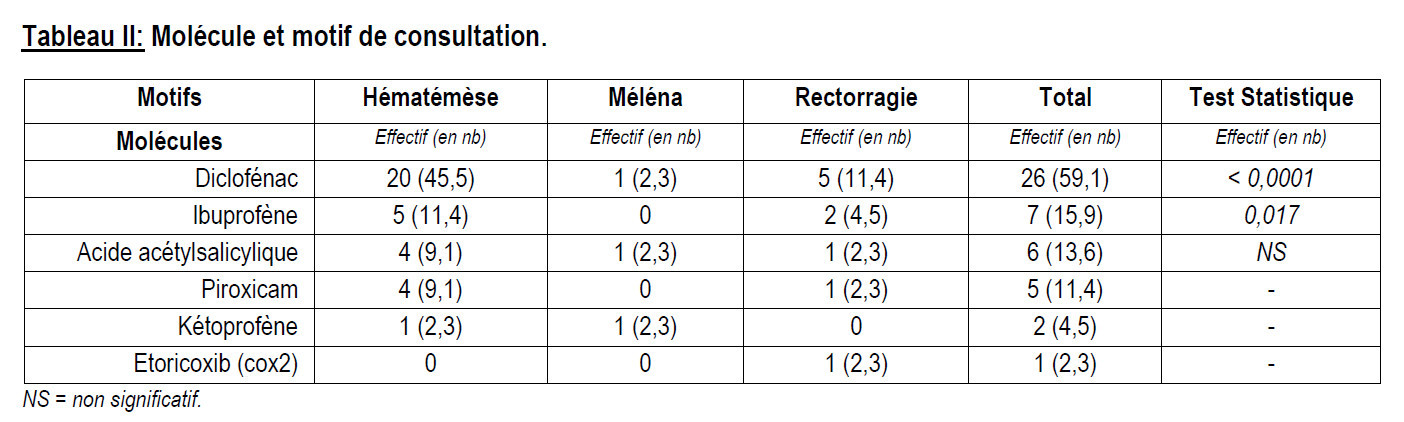
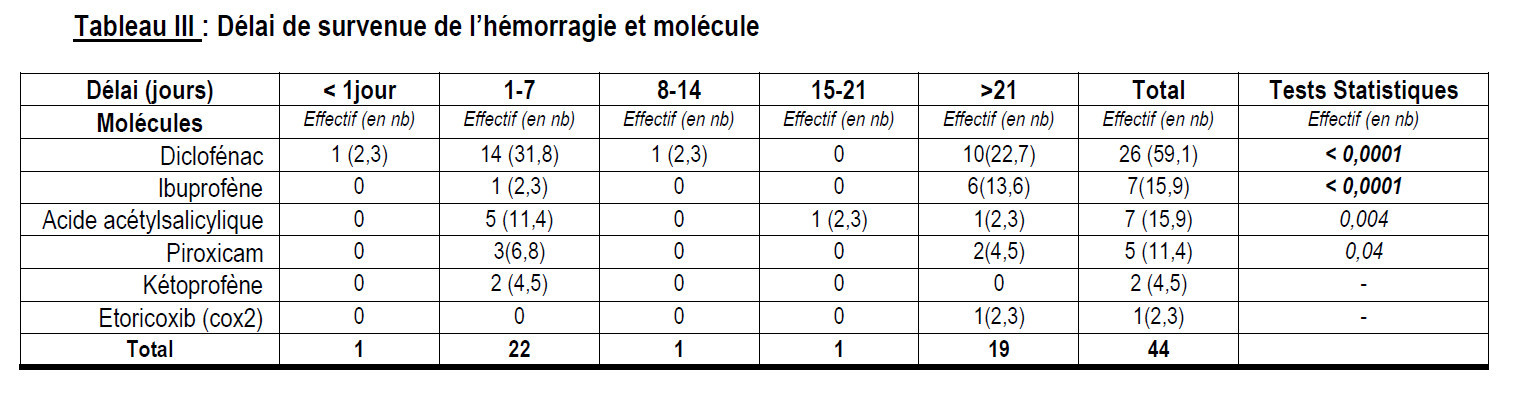
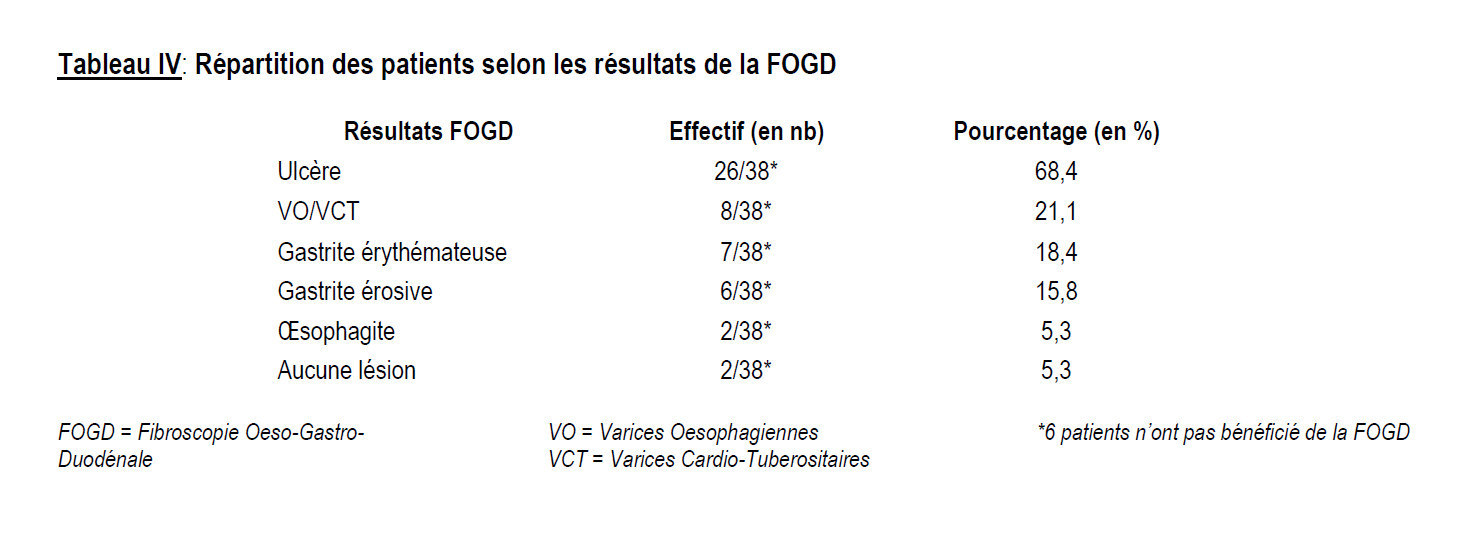
Au terme de cette étude, nous avons colligé 44 cas de prise d’AINS sur 121 patients hospitalisés pour hémorragie digestive soit une fréquence de 36,4%. Durant la même période, les HD ont représenté 15,6% des hospitalisations. L’âge moyen des patients était de 44,9 ± 17,5 ans avec des extrêmes de 18 et 74 ans. La tranche d’âge 41-50 ans était plus représentée avec 22,7% des cas. Les hommes étaient majoritaires avec un sex-ratio de 3. Les femmes au foyer et les ouvriers étaient les plus représentés avec chacun 22,7%. L’hématémèse était le principal motif de consultation avec 77,3%. La majorité de nos patients (86,4%) avait consulté dans la première semaine de survenue de l’hémorragie digestive. Un antécédent (ATCD) de tabagisme et d’HD a été retrouvé chacun dans 15,9% des cas. Plus de la moitié de nos patients avait pris du Diclofénac. L’hémorragie digestive était survenue dans la première semaine de la prise de l’AINS dans 52,3% des cas (Délai moyen= 18,47 ± 24,3 jours avec des extrêmes de 1 et 90 jours). La prise d’AINS était motivée par une douleur dentaire et une courbature dans respectivement 25% et 13,6% des cas (Tableau I). L’hématémèse était significativement associée à la prise de Diclofénac, p < 0,0001 et à celle d’Ibuprofène, p = 0,017 (Tableau II). Une hémorragie était significativement constatée dans la première semaine de la prise du Diclofénac alors que celle-ci était significativement constatée après 21 jours avec la prise de l’Ibuprofène (Tableau III). Une hypotension artérielle, une pâleur muqueuse et une tachycardie étaient retrouvées respectivement chez 75% ; 68,2% et 45,5% de nos patients. Une anémie, une augmentation de la créatinine et une cytolyse ont été retrouvées respectivement chez 88,6% ; 40,5 % et 33,3 % de nos patients. L’hépatomégalie et l’ascite ont été retrouvées chez respectivement 22,6% et 16,1% des cas. L’ulcère a été la première cause suivi par la rupture de varices œsophagiennes respectivement dans 68,4% et 21,1 % des cas (Tableau IV). Une hémorragie par ulcère était significativement associée à la prise du Diclofénac et de l’Ibuprofène avec respectivement p=0,0001 et 0,04. Le délai moyen de l’arrêt de l’hémorragie était de 5,8 ± 2,1 jours avec des extrêmes de 2 et 10 jours. L’arrêt de l’hémorragie a été constaté chez 39 patients soit 88,6% des cas. La mortalité était de 11,4%. Nous avons constaté des cas de décès par choc hémorragique chez les patients ayant pris du Diclofénac, de l’Ibuprofène et du Kétoprofène sans différence statistiquement significative (p=0,413).
Discussion
Cette étude, prospective et analytique sur un an, nous a permis de colliger 44 cas de prise d’AINS sur 121 patients hospitalisés pour HD soit une fréquence de 36,4%. Ce résultat est sous-estimé car certains patients pourraient consulter les tradipraticiens avant de se référer à notre structure. Nos patients n’ont pas bénéficié de la recherche de l’Helicobacter pylori dans le contexte aigu de l’hémorragie digestive. Cependant, cet échantillon nous a permis d’analyser les caractéristiques des HD dans un contexte de prise d’AINS. La fréquence de l’HD par AINS dans notre étude était de 36,4%. Ce résultat est supérieur à ceux de Diarra et al., [12], Bardou et al., [13] et Levy et al., [3] qui ont rapporté respectivement 27,2% ; 9% et 30%. Cette différence pourrait s’expliquer par une différence d’échantillonnage. L’âge moyen de nos patients était de 44,9 ± 17,5 ans, comparable aux résultats rapportés par Razafimahefa et al., à Madagascar [14], Samlani-Sebbane et al., au Maroc [15], Bagny et al., au Togo [2] qui étaient respectivement de 45 ans ; 48 ans et 49 ans. Dans notre étude, les hommes étaient plus touchés avec un sex-ratio de 3. Cette constatation a été faite par Razafimahefa et al., à Madagascar [14], Samlani-Sebbane et al., au Maroc [15]. Les femmes au foyer et les ouvriers ont représenté chacun 22,7%. Par ailleurs Diarra et al., [12] ont rapporté une prédominance chez les cultivateurs et les femmes au foyer avec respectivement 43,2% et 25,6%. Ce constat de prédominance dans les couches socio-professionnelles défavorisées, peut être expliqué par les activités journalières tendant à favoriser la prise d’AINS. Dans notre étude, l’hématémèse a motivé la consultation dans la majorité des cas (77,3%). Cette même constatation a été faite par Hagège et al., (75%) [4], El Mekkaoui et al., (79,6%) [16] et Koumaré (92,2%) [17]. Les patients étaient hospitalisés dans la première semaine de survenue de l’HD dans 86,4% des cas. Cette hospitalisation précoce a été rapportée par Koumaré [17]. Plus de la moitié de nos patients avaient pris du Diclofénac. Ce constat confirme celui de Menu et al., [18] dans une étude sur la prescription des AINS affirmant que 68% des prescriptions étaient des AINS à durée de vie courte. Crickx rapporta que l’acide acétylsalcylique est la molécule la plus utilisée en première intention, l’effet antiagrégant étant obtenu avec des doses inférieures (de 75 à 325 mg/j) à celles nécessaires pour son activité anti-inflammatoire (de 500mg à 3g/j) [19]. L’hémorragie digestive dans notre étude survenait dans la première semaine de la prise de l’AINS. Cet état de fait peut-être expliqué par la nature des AINS (durée de vie courte), consommés par nos patients. Dans notre étude, la prise d’AINS était motivée par une douleur dentaire et une courbature dans respectivement 25% et 13,6% alors que Menu et al., [18] rapportèrent que l’arthrose était la première indication (52%) de la prescription d’un AINS. Les signes de choc hémodynamique comme l’hypotension artérielle, la pâleur et la tachycardie ont été retrouvés respectivement chez 75% ; 68,2% et 45,5% de nos patients. Dicko et al., [5] avaient retrouvé les vertiges, l’hypotension artérielle et la tachycardie dans respectivement 54% des cas ; 38,1% des cas et 47,6% des cas. Dans ces deux études, on note la fréquence des signes de choc hémorragique.
Une hyper-créatininémie et une cytolyse hépatique coexistaient avec l’anémie dans notre étude, alors que pour Koumaré [17] et Menu et al., [18]. Seule l’insuffisance rénale était présente au cours de l’anémie. Cette constatation peut être expliquée par l’action toxique des AINS sur le foie et les reins. Dans notre étude, l’ulcère a représenté 68,4% des causes de l’hémorragie. Notre résultat est nettement supérieur à ceux de Razafimahefa et al., [14] et Samlani-Sebbane et al., [15] qui étaient respectivement de 35,6% et 16%. L’implication des AINS dans la physiopathologie de l’ulcère et de sa complication hémorragique pourrait expliquer ce constat. La majorité de nos patients (84,1%) avait été traitée par IPP. Cette attitude est expliquée par le nombre d’ulcère. La récidive hémorragique a été constatée dans 2,3% des cas, comparable à celle de l’étude de Hagège et al., [4] qui était de 5,4%. La mortalité était de 11,4% dans notre étude. Cette mortalité est légèrement supérieure à celle rapportée par Hagège et al., [4] qui était de 5,1% mais inférieure à celles rapportées par Samlani-Sebbane et al., [15] et de Koumaré [17] qui étaient respectivement de 22,4% et 23,4%. Ces différences peuvent être expliquées par des méthodologies différentes. Dans notre étude, nous avons constaté des cas de décès pendant la prise du Diclofénac, de l’Ibuprofène et du Kétoprofène sans différence statistiquement significative p = 0,4.
Conclusion
L’HD de l’adulte est l’une des principales urgences digestives et demeure une cause importante de morbidité et de mortalité. L’âge jeune de nos patients et la fréquence représentative du sexe masculin sont régulièrement rapportés dans notre contexte. L’hématémèse était le principal motif de consultation. Le Diclofénac était l’AINS le plus responsable de l’hématémèse. La mortalité était due dans la plupart des cas à un état de choc hémorragique.
L’ auteur et les co-auteurs ne declarent aucun conflit d’ intérêt.
1- Thiéfin G. Toxicité intestinale des AINS. Encycl Med Chir. (Elsevier Masson, Paris), HGE, post U 2004, 121-132.
2- Bagny A, Bouglouga O, Djibril MA, Mba KB, Redah D. Profil étiologique des hémorragies digestives hautes de l’adulte au CHU- Campus de Lomé (Togo). J afr hépato-gastroentérol. 2012 ; 6 (1) : 38- 42.
3- Levy J, Bourgeois P. Lésions digestives sous AINS et gastro protection : quelles stratégies thérapeutiques ? Le concours 2003 ; 125 (33) : 1916-1920.
4- Hagège H, LayAïda K, Nakmouche M, Benhayoun K, Sombié AR, Fali F, Ntagirabiri R et al. Observation Hémorragies Digestives Hautes en Afrique Francophone (OHDHAF). Résultats préliminaires d’une étude prospective multicentrique réalisée dans 13 pays. Paris: JFHOD 2010. 1-3.
5- Dicko MY, Doumbia K, Wife Samaké, Sow H Wife Coulibaly, G Soumaré et al. Acute Upper Didestive Bleedings in Hospital in Bamako. OJGAS. 2018 ; 8 : 387-393.
6- Lasserre N, Duval F, Pateron D. Les hémorragies digestives hautes, conduite à tenir aux urgences. Urgences. 2009 ; 98 : 959-68.
7- Chapelle N, Bardou M. Toxicité gastroduodénale des médicaments anti-inflammatoires non stéroïdiens. Encycl Med Chir. (Elsevier Masson, Paris), Gastro-entérologie, 2017,1-10.
8-David ZJ, Chryssostalis A, Lefevre J. Hépatologie gastro-entérologie chirurgie viscérale. 6è édition. Paris : Vernazobres-Grego; 2017, 552-566.
9- Pateron D, Belhadj K. Prise en charge des hémorragies digestives aiguës hautes : utilisation des médicaments à visée hémostatique. Réanimation. 2001 ; 10 : 666-72.
10- Pateron D. Complications de l'hypertension portale de l'adulte. Hémorragies digestives. Évaluation et prise en charge non spécifique. Gastroenterol Clin Biol. 2004 ; 28 : B179-85.
11- Conférence de consensus : complications de l'hypertension portale chez l'adulte. Comment traiter une hémorragie aiguë par rupture de varices œsophagiennes ? Gastroenterol Clin Biol. 2004 ; 28 : 135-52.
12- Diarra M, Soucko-Diarra A, Dolo M, Traore H, Diallo A. Hémorragies digestives hautes aigues : Expérience d’un milieu rural. Acta endoscopica. 2007 ; 37(3) : 321-326.
13- Bardou M, Barkun A. Prévention des complications digestives des anti-inflammatoires non stéroidiens : de la connaissance des facteurs de risque à leur prise en compte. Rev rhumat. 2007 ; 77 : 7-13.
14- Razafimahefa SH, Rabenjanahary TH, Rakotozafindraibe R, Fidinarivo A, Ramanampamonjy RM. Hémorragies digestives hautes : aspects cliniques, endoscopiques et évolutifs. A propos d’une série de 62 patients malgaches. Rev med Madagascar. 2011; 1 (1):6-10.
15- Samlani sebbane Z, Gharaba S, Krati K, Aboulhassan T, Samkaoui A, Rabbani K, Finech B. Le profil étiologique des HDH extériorisées dans la région de Marrakech. J afr hépato-gastro. 2012 ; 6(4): 256-258.
16- Mekkaoui El, Lellouki I, Berraho M, Saâda K, Elyousfi M, Aqodad N et al. Epidémiologie, étiologie et évolution des hémorragies digestives hautes au centre hospitalier universitaire de Fès, Maroc. Acta Endosc. 2011 ; 41 (6) :337-343.
17- Koumaré M. Hémorragie digestive par rupture des varices œsophagiennes et valeur pronostique de la transfusion sanguine dans le service d’Hépato-Gastro-Entérologie du CHU Gabriel Touré. These. Med : Bamako ; 2019.1-50, 87.
18- Menu D, Patrick B, Pascal D, Luc Zanni J, Sylvie A, Malbrant et al. Prescription des AINS en Bourgogne chez la personne âgée de plus de 70 ans. Rev Prat. 2004 ; 18 : 248-252.
19- Crickx Etienne. Prescription et surveillance des classes de médicaments les plus courantes chez l’adulte et chez l’enfant. Rev Prat. 2017 ; 67 :433-44